Overvektsoperasjon - gastric bypass
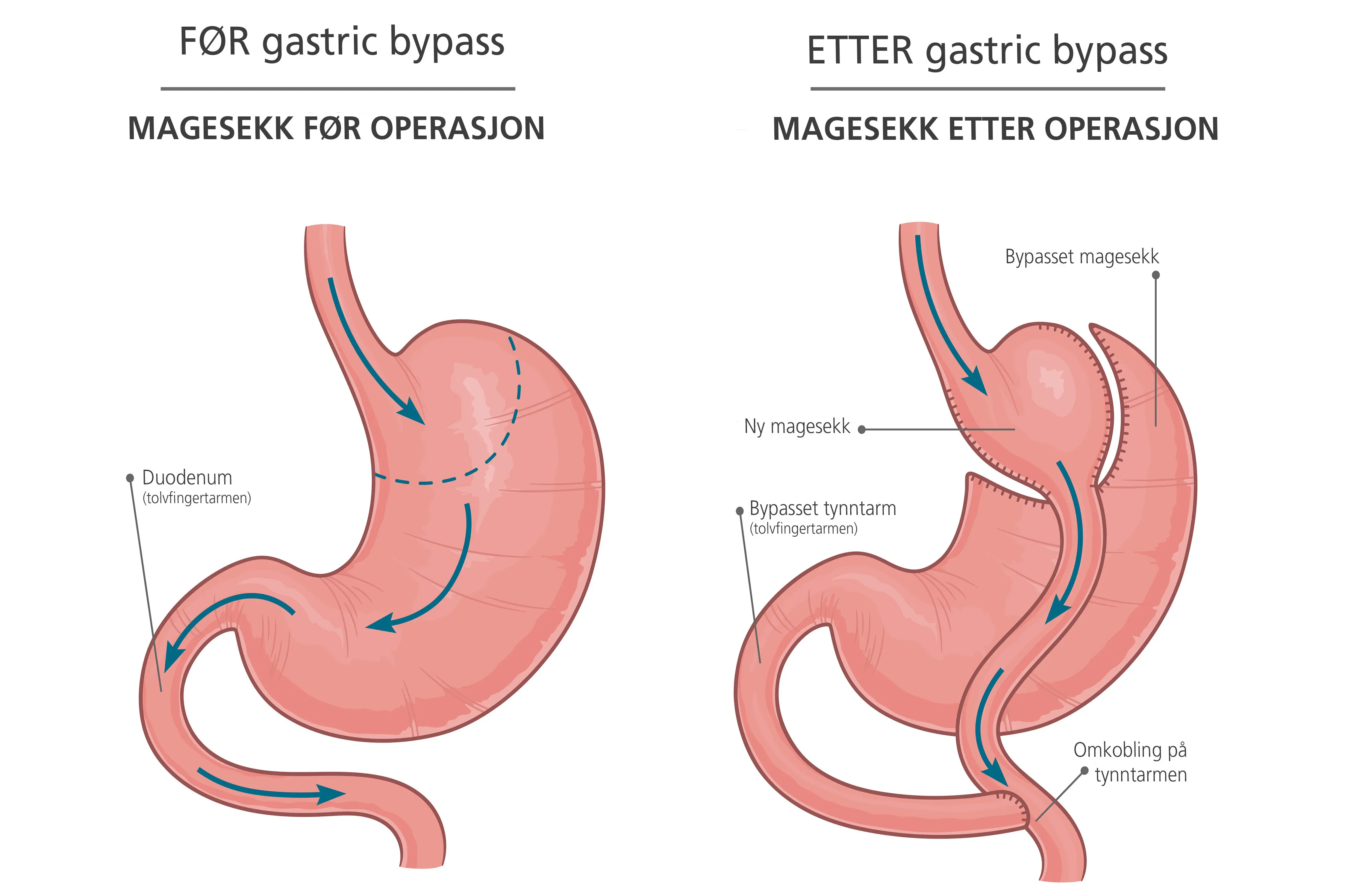
Personer med sykelig overvekt som ikke har lykkes med å gå ned i vekt etter gjentatte forsøk, kan ha nytte av overvektsoperasjon. Hovedgrunnen til at en overvektsoperasjon gir vektreduksjon er at man kan bli mindre sulten og raskere mett, ikke at man har koblet ut deler av tarmen. Gastrisk bypass er en type overvektskirurgi der magesekken blir redusert med om lag 95 prosent og tarmene kobles om.
Den lille magesekken gjør at du må spise små og hypigge måltider og at du antakelig vil tåle fett og sukker dårligere enn før.
Det er viktig å være klar over at kirurgi alene sjeldent eller aldri er nok til for oppnå et varig vektap, men kan hjelpe deg med sykelig overvekt å gå ned i vekt og opprettholde vektreduksjonen over tid.
Det viktigste er å endre levevaner, noe som blant annet innebærer endret kosthold og økt fysisk aktivitet.
Det er viktig å være godt forberedt før en overvektsoperasjon. Sykehuset tilbyr både individuell og gruppebasert veiledning.
Pasienter med alkohol- og/eller medikamentmisbruk skal ikke overvektsopereres. Det samme gjelder pasienter med alvorlig psykisk sykdom. Pasienten må være i stand til å samarbeide og vise evne til livssstilsendring med hensyn til vektreduksjon og røykeslutt preoperativt. Veiledende aldersgrense oppad er 60 år.
Pasienter som skal vurderes for operasjon skal henvises til Gjøvik, uavhengig av bosted.
Konservativ behandling av overvekt
Henvisning for pasienter i gamle Oppland sendes til:
Sykehuset Innlandet Gjøvik
Kirurgisk avdeling
Seksjon for sykelig overvekt
Kyrre Grepps gate 11
2819 Gjøvik
Kontaktperson:
Janne Dahlby Rostad
Koordinerende sykepleier
Telefon: 61 15 78 86
Ekspedisjon, Seksjon for sykelig overvekt
Telefon: 61 15 72 86
Henvisning for pasienter i gamle Hedmark sendes til:
Sykehuset Innlandet Elverum
Medisinsk poliklinikk
Overvektspoliklinikk
Kirkeveien 31
2409 Elverum
Kontaktperson:
Nina M. Gaasø
Spesialsykepleier
Telefon: 468 80 154
Innhold i henvisningen
- Sosiale forhold
- Forekomst av fedme, diabetes, og hjerte-/kar-sykdommer hos førstegradsslektninger
- Forekomst av følgesykdommer relatert til overvekten (hjerte-karsykdommer, diabetes, hypertensjon, søvnapné, respirasjonssvikt, belastningsrelaterte skjelettsmerter eller PCOS)
- Depresjon, angst
- Spiseforstyrrelser
- Vektutvikling (inklusive høyeste vekt)
- Tidligere behandlingsforsøk
- Motivasjon for behandling
- Matvaner, aktivitetsnivå
- Oppdatert medikamentliste
- Stimulantia
- Høyde, vekt, BMI, livvidde, hoftevidde
- Blodtrykk
- Laboratorieundersøkelser: Hb, LPK, CRP, Na, K, Kreatinin, Albumin, Urat, Bilirubin, ASAT, ALAT, GGT, FT4, TSH, HbA1C, Kolesterol, HDL, LDL, Vitamin D, fastende: Glucose, Triglyserider, Insulin og C-peptid
- Urinstix
- EKG
- Spirometri
- Eventuelt søvnregistrering
Grunnet ventelister ved søvnregistrering av pasienter med sykelig overvekt, er det ønskelig at dere på forhånd henviser de pasienter som trenger søvnutredning. Dette vil gjøre at pasienter raskt får gjennomført Embletta-screening og dermed får nødvendig behandling raskere.
Pasientene skal fylle ut et søvnregistreringsskjema:
De som skårer 11 poeng eller mer har en unormal dagsøvnighet. Disse pasientene bør tilbys Embletta-screening.
Det bør også foreligge en klinisk vurdering av pasientens søvnmønster:
- Snorker pasienten?
- Har pasienten eller pasientens pårørende opplevd episoder med søvnapne?
- Føler pasienten seg uthvilt når han/hun våkner om morgenen?
Dersom det er mistanke om udiagnostisert hormonell eller medikamentutløst årsak til fedme, må det vurderes om pasienten skal tilses av lokal indremedisiner/endokrinolog før henvisning.
Vårt utgangspunkt for behandling av sykelig overvekt kan leses i den nasjonale faglige retningslinjen Forebygging, utredning og behandling av overvekt og fedme hos voksn (helsedirektoratet.no).
Før
Alle som skal overvektsopereres blir innkalt til en eller flere av behandlerne i vårt tverrfaglige team (lege, sykepleier og klinisk ernæringsfysiolog) både før og etter operasjonen.
Du kalles inn til en samtale hos lege før operasjonen (sleeve-gastrektomi eller gastrisk bypass). Det er viktig at du tar med skriftlig liste over alle medisiner, kosttilskudd og naturmidler du bruker, inkludert nøyaktige navn, styrke og doseringer. Liste over dine reseptpliktige medisiner finner du på helsenorge.no eller hos fastlegen.
Enkelte pasienter må også gjennomgå ekstra undersøkelser som gastroskopi, røntgen eller hjerte- og lungeundersøkelse.
Kvinner som er i fruktbar alder og er seksuelt aktive må anvende prevensjon. Hvis du er gravid, må operasjonen utsettes.
Alle som skal opereres må gå på en lavkaloridiett (800-1200 kalorier per dag) de siste tre ukene før operasjonen. Dette reduserer fettmengden i buken og størrelsen på leveren og gjøre det lettere å gjennomføre operasjonen.
Du bør bruke tiden før operasjonen til å jobbe med ditt spisemønster og matvarevalg.
Her er noen av de utfordringene det er lurt å ta tak i:
- Unngå småspising. Spis til faste tider og bruk tid på måltidene. Nyt maten!
- Spis mat med mye protein: Rent kjøtt, fugl eller fisk, egg, belgfrukter (erter, bønner, linser) eller magre melkeprodukter.
- Prøv å unngå å spise fordi du er lei deg, sint, deprimert eller kjeder deg.
Regelmessig fysisk aktivitet er viktig for å sikre et varig vekttap, og det er aldri for sent å begynne.
For å få et vellykket resultat etter overvektsoperasjon er det helt nødvendig at du forandrer spisemønster og livsstil. Spisemønster eller spiseatferd handler om hvordan du spiser i løpet av dagen.
En overvektsoperasjon kan gjøre det enklere å endre disse spisemønstrene, men det er viktig at du allerede før operasjonen er bevisst på hvilke spisemønstre som har preget deg og som har ført til vektøkningen.
I god tid før operasjonen skal du gradvis øve deg på å forbedre av spisemønsteret ditt slik at overgangen til tiden etter operasjonen ikke blir for vanskelig.
Enkelte som regulerer vanskelige følelser med mat før operasjonen, opplever en slags sorg over ikke å kunne trøste seg med sukker- og fettholdig mat i etterkant. Noen trenger derfor tett oppfølging både før og etter operasjonen for å lære seg andre måter å håndtere vanskelige følelser på.
- Planlegg hvordan du skal gjennomføre forandringene
- Spis regelmessig og langsomt, tygg maten godt og øv på små porsjonsstørrelser
- Øk ditt aktivitetsnivå for å komme i bedre form
- Røykeslutt er et krav
I gjennomsnitt reduseres vekten med 30 prosent etter gastric bypass, men det er store individuelle forskjeller. Noen går ned mer, andre mindre. Vekten vil i gjennomsnitt reduseres 1-2 kg per uke det første halvåret. Etter 1-2 år etter operasjonen vil vekten stabilisere seg.
Alle som skal overvektsopereres blir innkalt til en eller flere av behandlerne i vårt tverrfaglige team (lege, sykepleier og klinisk ernæringsfysiolog) både før og etter operasjonen.
Du kalles inn til en samtale hos lege før operasjonen (sleeve-gastrektomi eller gastrisk bypass). Det er viktig at du tar med skriftlig liste over alle medisiner, kosttilskudd og naturmidler du bruker, inkludert nøyaktige navn, styrke og doseringer. Liste over dine reseptpliktige medisiner finner du på helsenorge.no eller hos fastlegen.
Enkelte pasienter må også gjennomgå ekstra undersøkelser som gastroskopi, røntgen eller hjerte- og lungeundersøkelse.
Kvinner som er i fruktbar alder og er seksuelt aktive må anvende prevensjon. Hvis du er gravid, må operasjonen utsettes.
Alle som skal opereres må gå på en lavkaloridiett (800-1200 kalorier per dag) de siste tre ukene før operasjonen. Dette reduserer fettmengden i buken og størrelsen på leveren og gjøre det lettere å gjennomføre operasjonen.
Du bør bruke tiden før operasjonen til å jobbe med ditt spisemønster og matvarevalg.
Her er noen av de utfordringene det er lurt å ta tak i:
- Unngå småspising. Spis til faste tider og bruk tid på måltidene. Nyt maten!
- Spis mat med mye protein: Rent kjøtt, fugl eller fisk, egg, belgfrukter (erter, bønner, linser) eller magre melkeprodukter.
- Prøv å unngå å spise fordi du er lei deg, sint, deprimert eller kjeder deg.
Regelmessig fysisk aktivitet er viktig for å sikre et varig vekttap, og det er aldri for sent å begynne.
For å få et vellykket resultat etter overvektsoperasjon er det helt nødvendig at du forandrer spisemønster og livsstil. Spisemønster eller spiseatferd handler om hvordan du spiser i løpet av dagen.
En overvektsoperasjon kan gjøre det enklere å endre disse spisemønstrene, men det er viktig at du allerede før operasjonen er bevisst på hvilke spisemønstre som har preget deg og som har ført til vektøkningen.
I god tid før operasjonen skal du gradvis øve deg på å forbedre av spisemønsteret ditt slik at overgangen til tiden etter operasjonen ikke blir for vanskelig.
Enkelte som regulerer vanskelige følelser med mat før operasjonen, opplever en slags sorg over ikke å kunne trøste seg med sukker- og fettholdig mat i etterkant. Noen trenger derfor tett oppfølging både før og etter operasjonen for å lære seg andre måter å håndtere vanskelige følelser på.
- Planlegg hvordan du skal gjennomføre forandringene
- Spis regelmessig og langsomt, tygg maten godt og øv på små porsjonsstørrelser
- Øk ditt aktivitetsnivå for å komme i bedre form
- Røykeslutt er et krav
I gjennomsnitt reduseres vekten med 30 prosent etter gastric bypass, men det er store individuelle forskjeller. Noen går ned mer, andre mindre. Vekten vil i gjennomsnitt reduseres 1-2 kg per uke det første halvåret. Etter 1-2 år etter operasjonen vil vekten stabilisere seg.
Under

Etter
Det er viktig å komme raskt i gang med å bevege seg etter operasjonen. Bevegelse på operasjonsdagen og senere minsker risikoen for blodpropp og lungekomplikasjoner. Unngå tunge løft de første tre ukene etter operasjonen.
Hjemreisen fra sykehuset må planlegges. Du kan ikke kjøre bil selv. Du må derfor hentes.
Du blir sykmeldt i fire uker etter operasjon.
Du må nå øve på ditt
nye spisemønster før du går tilbake til arbeid, skole eller studier, så du er godt forberedt på å håndtere ditt nye liv. I den første perioden, når vekttapet er størst, vil mange pasienter oppleve at de har lite overskudd og blir fort slitne. Vi oppfordrer deg likevel til å være fysisk aktiv.
Oppfølging etter operasjonen skjer i samarbeid mellom sykehuset og fastlegen. Du blir innkalt til kontroll på sykehuset 6 uker, 6 måneder, 1 år, 2 år, 5 år og 10 år etter operasjonen. I tillegg anbefaler vi halvårlige kontroller hos fastlege. De må du bestille selv. Blodprøver bør tas ved hver kontroll for å gjøre eventelt endringer i medisiner og tilskudd.
Det store vekttapet fører ofte til overskuddshud som kan gi plager i form av eksem, irritasjon, infeksjon, gnagsår, smerte, redusert mulighet for fysisk aktivitet og psykiske plager.
Først etter at vekten din har vært stabil i minst ett år og tidligst to år etter overvektsoperasjonen, vurderer vi plastikk-kirurgi. Fastlegen din henviser til dette.
Vektreduksjon øker fruktbarheten, og mange overraskes over å bli gravid allerede etter å ha gått ned noen få kilo. Vi fraråder kvinner å bli gravide de første 18 månedene etter operasjonen fordi næringstilførselen til fosteret kan bli utilstrekkelig. Vi anbefaler derfor sikker og trygg prevensjon.
De som blir gravide etter overvektsoperasjon må følges nøye opp for å kontrollere vektøkning, fosterets helse og forebygge komplikasjoner og mangler på viktige næringsstoffer. Det bør tas regelmessige blodprøver (hver tredje måned) av jern, folat, vitamin B12, kalsium og vitamin D. Du kan tilbys ekstrakontroller ved sykehuset. Ta kontakt med oss!
Alvorlige komplikasjoner som blødning, infeksjon, skade på tarm, lekkasje fra tarm til bukhule, tarmslyng, blodpropp eller akutt hjerte- og karsykdom og lungesykdom forekommer hos inntil 2 prosent av de som opereres for overvekt. Magesår kan oppstå i restmagesekken. Du må derfor ta medisiner som forebygger magesår de første 4 ukene etter operasjonen.
For å forebygge kvalme, oppkast, gulping, luftsmerter, sure oppstøt, forstoppelse og diaré anbefaler vi hyppige og små protein- og fiberrike måltider. Det er også viktig å tygge maten godt, spise langsomt og å drikke rikelig mellom måltidene.
Det er normalt å ikke ha avføring daglig etter en overvektsoperasjon fordi du spiser mindre og får i deg lite fiber. Avføring sjeldnere enn hver tredje dag regnes som forstoppelse.
Du kan forebygge forstoppelse ved å drikke rikelig med vann og være i aktivitet. I tillegg kan du:
- Drikke Biola eller sviskesaft
- Spise svisker som har ligget i vann over natten
- Legge 1 spiseskje knuste linfrø i ½ glass vann over natten. Spis alt sammen, gjerne med Biola til
- Ta laktulose (15-30 ml daglig) i 2-4 dager inntil avføring er normal
Diare kan blant annet skyldes intoleranse for melkesukker (laktose), fettintoleranse, eller at du ikke tåler sukker, kunstige søtstoffer eller fiber like godt som før.
Får du diaré bør du ikke drikke søt melk eller spise mat som er laget av søt melk, f.eks. grøt, brunost og prim. Vær også ekstra forsiktig med fett i kosten.
De vanligste senkomplikasjonene er magesår, gallestein, tarmslyng og arrbrokk. Andre bivirkninger kan være at du fryser mer og mister hår. Det kommer av det raske vekttapet. Kroppen reagerer med å spare energi på ”mindre viktige” funksjoner i kroppen. Plagene kommer oftest i fasen med stor vektreduksjon og normaliserer seg som regel når vekten stabiliseres.
Pasienter som er operert for overvekt trenger vitaminer og mineraler livslangt for å unngå å bli syke.
Psykiske plager og livskvalitet bedres ofte etter fedmeoperasjon, men enkelte kan utvikle eller få tilbakefall av tidligere plager eller sykdommer. Pasienter med alvorlig psykisk sykdom trenger tett oppfølging fra både sykehus og fastlege.
Også kalt ”tidlig dumping”, er vanlig etter gastric bypass og skyldes blant annet at sukkerholdige drikker og matvarer trekker væske inn i tynntarmen. Dette fører til magesmerter, kvalme, oppkast, diaré, slapphet, hjertebank, kaldsvetting og svimmelhet. Disse symptomene oppstår som regel innen en halvtime etter måltidet.
Dumping kan forebygges ved at du unngår raske karbohydrater (sukkerholdig mat og drikke og mat laget av hvitt mel), og ved at du spiser hyppige små protein- og fiberrike måltider. Du skal skille mat og drikke ved å unngå drikke i perioden fra en halv time før til en halv time etter måltidet. Dumpingplager avtar som oftest med tiden.
Også kalt ”sen dumping”, kan være vanlig etter gastric bypass og skyldes trolig at bukspyttkjertelen skiller ut for mye insulin etter et måltid. Lavt blodsukker kan oppstå en til tre timer etter at du har spist og symptomene kan minne om dumping.
Lavt blodsukker kan oftest forebygges ved at du spiser relativt små, hyppige og fiberrike måltider, og ved å unngå raskt absorberbare karbohydrater (sukker og hvitt mel). Enkelte kan få store plager med lavt blodsukker og annen type behandling kan bli nødvendig.
Du kan oppleve oppblåst mage, rumling og økt luftavgang etter fedmeoperasjon. En av forklaringene på dette er at det nye spisemønsteret gjør at mange svelger mer luft enn de gjorde før operasjonen. Andre forklaringer på luftplager kan være at noe av maten du spiser ikke blir ordentlig brutt ned i mage og tynntarm. Du kan også oppleve at du ikke tåler melkesukker (laktose) som før, og dette kan også føre til luftplager.
Du kan unngå luftplager ved å spise og drikke langsomt, tygge maten godt, unngå kullsyreholdige drikker, tyggegummi og harde drops.
Biola, Cultura og yoghurt tåles ofte bedre enn vanlig melk, men prøv deg frem. Luftplager kan også forebygges og lindres ved å spise mindre av det som gir deg plager, redusere inntaket av fiberrik mat en tid. Det hjelper også å spise langsomt og være fysisk aktiv.
De fleste pasientene med diabetes type 2 kan redusere dosen eller slutte med blodsukkersenkende medisiner (tabletter eller insulin). Det er viktig med hyppige egenmålinger av blodsukkeret og tett oppfølging de første ukene etter operasjonen.
Mange pasienter med høyt blodtrykk kan etter operasjonen redusere eller slutte med blodtrykksmedisin, men en god del må fortsatt ha behandling. Det er derfor viktig at du regelmessig får kontrollert blodtrykket ditt og justert medisindoser hos fastlegen, hvis du trenger det.
Pasienter med sykelig overvekt har ofte for lave vitaminnivåer i blodet allerede før fedmeoperasjonen.
Alle fedmeopererte kan utvikle mangel på viktige vitaminer og mineraler. For å forebygge dette skal du ta tilskudd resten av livet. Mengende kan variere i dose avhengig av blodprøvesvar hos den enkelte.
- Multivitamin (komplett vitamin- og mineraltilskudd med jern og K-vitamin, eks. Nycoplus Multi) 2 tabletter daglig resten av livet.
- Vitamin B12 i sprøyte, første gang 10 dager etter operasjon, deretter etter blodprøvesvar. Pasienter kan konvertere til Behepan-tabletter etterhvert.
- Vitamin D- og kalsiumtilskudd.
- De fleste trenger jerntilskudd i perioder eller fast.
Tilskudd av kalsium og jern bør ikke tas samtidig fordi kalsium hemmer opptaket av jern i tarmen. Det bør gå minst to timer mellom inntak av kalsium- og jerntilskudd. I løpet av første uke etter operasjonen er de fleste i stand til å ta tilskuddene.
Vitamin B12 dekkes på blå resept, mens legen kan hjelpe deg med å søke Helfo om individuell stønad etter blåreseptforskriften til vitamin D-, kalsium- og jern-tilskudd. Utgifter til multivitamintabletter dekkes ikke.
Det er viktig å komme raskt i gang med å bevege seg etter operasjonen. Bevegelse på operasjonsdagen og senere minsker risikoen for blodpropp og lungekomplikasjoner. Unngå tunge løft de første tre ukene etter operasjonen.
Hjemreisen fra sykehuset må planlegges. Du kan ikke kjøre bil selv. Du må derfor hentes.
Du blir sykmeldt i fire uker etter operasjon.
Du må nå øve på ditt
nye spisemønster før du går tilbake til arbeid, skole eller studier, så du er godt forberedt på å håndtere ditt nye liv. I den første perioden, når vekttapet er størst, vil mange pasienter oppleve at de har lite overskudd og blir fort slitne. Vi oppfordrer deg likevel til å være fysisk aktiv.
Oppfølging etter operasjonen skjer i samarbeid mellom sykehuset og fastlegen. Du blir innkalt til kontroll på sykehuset 6 uker, 6 måneder, 1 år, 2 år, 5 år og 10 år etter operasjonen. I tillegg anbefaler vi halvårlige kontroller hos fastlege. De må du bestille selv. Blodprøver bør tas ved hver kontroll for å gjøre eventelt endringer i medisiner og tilskudd.
Det store vekttapet fører ofte til overskuddshud som kan gi plager i form av eksem, irritasjon, infeksjon, gnagsår, smerte, redusert mulighet for fysisk aktivitet og psykiske plager.
Først etter at vekten din har vært stabil i minst ett år og tidligst to år etter overvektsoperasjonen, vurderer vi plastikk-kirurgi. Fastlegen din henviser til dette.
Vektreduksjon øker fruktbarheten, og mange overraskes over å bli gravid allerede etter å ha gått ned noen få kilo. Vi fraråder kvinner å bli gravide de første 18 månedene etter operasjonen fordi næringstilførselen til fosteret kan bli utilstrekkelig. Vi anbefaler derfor sikker og trygg prevensjon.
De som blir gravide etter overvektsoperasjon må følges nøye opp for å kontrollere vektøkning, fosterets helse og forebygge komplikasjoner og mangler på viktige næringsstoffer. Det bør tas regelmessige blodprøver (hver tredje måned) av jern, folat, vitamin B12, kalsium og vitamin D. Du kan tilbys ekstrakontroller ved sykehuset. Ta kontakt med oss!
Alvorlige komplikasjoner som blødning, infeksjon, skade på tarm, lekkasje fra tarm til bukhule, tarmslyng, blodpropp eller akutt hjerte- og karsykdom og lungesykdom forekommer hos inntil 2 prosent av de som opereres for overvekt. Magesår kan oppstå i restmagesekken. Du må derfor ta medisiner som forebygger magesår de første 4 ukene etter operasjonen.
For å forebygge kvalme, oppkast, gulping, luftsmerter, sure oppstøt, forstoppelse og diaré anbefaler vi hyppige og små protein- og fiberrike måltider. Det er også viktig å tygge maten godt, spise langsomt og å drikke rikelig mellom måltidene.
Det er normalt å ikke ha avføring daglig etter en overvektsoperasjon fordi du spiser mindre og får i deg lite fiber. Avføring sjeldnere enn hver tredje dag regnes som forstoppelse.
Du kan forebygge forstoppelse ved å drikke rikelig med vann og være i aktivitet. I tillegg kan du:
- Drikke Biola eller sviskesaft
- Spise svisker som har ligget i vann over natten
- Legge 1 spiseskje knuste linfrø i ½ glass vann over natten. Spis alt sammen, gjerne med Biola til
- Ta laktulose (15-30 ml daglig) i 2-4 dager inntil avføring er normal
Diare kan blant annet skyldes intoleranse for melkesukker (laktose), fettintoleranse, eller at du ikke tåler sukker, kunstige søtstoffer eller fiber like godt som før.
Får du diaré bør du ikke drikke søt melk eller spise mat som er laget av søt melk, f.eks. grøt, brunost og prim. Vær også ekstra forsiktig med fett i kosten.
De vanligste senkomplikasjonene er magesår, gallestein, tarmslyng og arrbrokk. Andre bivirkninger kan være at du fryser mer og mister hår. Det kommer av det raske vekttapet. Kroppen reagerer med å spare energi på ”mindre viktige” funksjoner i kroppen. Plagene kommer oftest i fasen med stor vektreduksjon og normaliserer seg som regel når vekten stabiliseres.
Pasienter som er operert for overvekt trenger vitaminer og mineraler livslangt for å unngå å bli syke.
Psykiske plager og livskvalitet bedres ofte etter fedmeoperasjon, men enkelte kan utvikle eller få tilbakefall av tidligere plager eller sykdommer. Pasienter med alvorlig psykisk sykdom trenger tett oppfølging fra både sykehus og fastlege.
Også kalt ”tidlig dumping”, er vanlig etter gastric bypass og skyldes blant annet at sukkerholdige drikker og matvarer trekker væske inn i tynntarmen. Dette fører til magesmerter, kvalme, oppkast, diaré, slapphet, hjertebank, kaldsvetting og svimmelhet. Disse symptomene oppstår som regel innen en halvtime etter måltidet.
Dumping kan forebygges ved at du unngår raske karbohydrater (sukkerholdig mat og drikke og mat laget av hvitt mel), og ved at du spiser hyppige små protein- og fiberrike måltider. Du skal skille mat og drikke ved å unngå drikke i perioden fra en halv time før til en halv time etter måltidet. Dumpingplager avtar som oftest med tiden.
Også kalt ”sen dumping”, kan være vanlig etter gastric bypass og skyldes trolig at bukspyttkjertelen skiller ut for mye insulin etter et måltid. Lavt blodsukker kan oppstå en til tre timer etter at du har spist og symptomene kan minne om dumping.
Lavt blodsukker kan oftest forebygges ved at du spiser relativt små, hyppige og fiberrike måltider, og ved å unngå raskt absorberbare karbohydrater (sukker og hvitt mel). Enkelte kan få store plager med lavt blodsukker og annen type behandling kan bli nødvendig.
Du kan oppleve oppblåst mage, rumling og økt luftavgang etter fedmeoperasjon. En av forklaringene på dette er at det nye spisemønsteret gjør at mange svelger mer luft enn de gjorde før operasjonen. Andre forklaringer på luftplager kan være at noe av maten du spiser ikke blir ordentlig brutt ned i mage og tynntarm. Du kan også oppleve at du ikke tåler melkesukker (laktose) som før, og dette kan også føre til luftplager.
Du kan unngå luftplager ved å spise og drikke langsomt, tygge maten godt, unngå kullsyreholdige drikker, tyggegummi og harde drops.
Biola, Cultura og yoghurt tåles ofte bedre enn vanlig melk, men prøv deg frem. Luftplager kan også forebygges og lindres ved å spise mindre av det som gir deg plager, redusere inntaket av fiberrik mat en tid. Det hjelper også å spise langsomt og være fysisk aktiv.
De fleste pasientene med diabetes type 2 kan redusere dosen eller slutte med blodsukkersenkende medisiner (tabletter eller insulin). Det er viktig med hyppige egenmålinger av blodsukkeret og tett oppfølging de første ukene etter operasjonen.
Mange pasienter med høyt blodtrykk kan etter operasjonen redusere eller slutte med blodtrykksmedisin, men en god del må fortsatt ha behandling. Det er derfor viktig at du regelmessig får kontrollert blodtrykket ditt og justert medisindoser hos fastlegen, hvis du trenger det.
Pasienter med sykelig overvekt har ofte for lave vitaminnivåer i blodet allerede før fedmeoperasjonen.
Alle fedmeopererte kan utvikle mangel på viktige vitaminer og mineraler. For å forebygge dette skal du ta tilskudd resten av livet. Mengende kan variere i dose avhengig av blodprøvesvar hos den enkelte.
- Multivitamin (komplett vitamin- og mineraltilskudd med jern og K-vitamin, eks. Nycoplus Multi) 2 tabletter daglig resten av livet.
- Vitamin B12 i sprøyte, første gang 10 dager etter operasjon, deretter etter blodprøvesvar. Pasienter kan konvertere til Behepan-tabletter etterhvert.
- Vitamin D- og kalsiumtilskudd.
- De fleste trenger jerntilskudd i perioder eller fast.
Tilskudd av kalsium og jern bør ikke tas samtidig fordi kalsium hemmer opptaket av jern i tarmen. Det bør gå minst to timer mellom inntak av kalsium- og jerntilskudd. I løpet av første uke etter operasjonen er de fleste i stand til å ta tilskuddene.
Vitamin B12 dekkes på blå resept, mens legen kan hjelpe deg med å søke Helfo om individuell stønad etter blåreseptforskriften til vitamin D-, kalsium- og jern-tilskudd. Utgifter til multivitamintabletter dekkes ikke.
Kontakt
Sykehuset i Gjøvik
Seksjon for sykelig overvekt
Ventetid: 8 - 20 uker
Ventetid: 8 - 20 uker
Kontakt Seksjon for sykelig overvektOppmøtested
Bruk inngang 1 for å komme til seksjon for sykelig overvekt.
Sykehuset i Gjøvik
Kyrre Grepps gate 11
2819 Gjøvik
Transport
Helsebussen er tilpasset pasienter og tilbyr god komfort, egne plasser for bårer og rullestol samt heis, handikaptoalett og helsepersonell.
Har du fått innkallingsbrev til sykehus kan du ringe Pasientreiser på telefon 915 05 515 for reservasjon av plass. Behandler kan også bestille plass direkte for reiser på medisinsk grunnlag.
Rutetider for Helsebussen Dombås - Lillehammer - Gjøvik (helsenorge.no)
Nærmeste busstopp ligger i Ludvig Skattums gate og Johan Sverdrups gate, rett ved sykehuset.
Sykehuset ligger omtrent én kilometer (10-15 minutter normal gange) fra Gjøvik stasjon (tog) og Gjøvik skysstasjon (buss).
- Pasienter og besøkende kan parkere i sykehusets parkeringshus i Ludvig Skattums gate. Avgiftstider er mandag til fredag klokka 08.00-16.00. Det er også parkeringsmuligheter i gatene omkring sykehuset. Betaling skjer forskuddsvis med mynt eller i parkeringsselskapets app, eller etterskuddsvis med kreditt- eller bensinkort. Parkering koster 35 kroner per time / 99 kroner per døgn (med forbehold om endringer).
- Blodgivere kan parkere gratis på egne reserverte plasser i forbindelse med blodgiving. Parkeringsplassene ligger på østsiden (3 plasser) og vestsiden (2 plasser) av Ludvig Skattums gate ved sykehuset. Gyldig parkeringsbevis fra Blodbanken må ligge godt synlig i frontruten.
- Elbil-parkering finnes i sykehusets parkeringshus (parkering mot avgift).
- Handikap-parkering finnes ved hovedinngang og legevakt. HC-plassene er gratis for personer med gyldig HC-bevis liggende godt synlig i frontruten. Dersom ingen HC-plass er ledig, kan du parkere gratis på vanlig parkeringsplass mot at HC-bevis ligger godt synlig i frontruten.
- Pårørende til akutt syke og døende pasienter, foreldre til barn som skal til dagbehandling og følgepersoner til fysisk/psykisk funksjonshemmede pasienter, kan henvende seg til avdelingen de skal til for å få parkeringsbevis.
Har du vært til behandling, kan du søke om å få stønad til reisen. Trenger du tilrettelagt transport for å komme til behandling, kan du ha rett til å få en rekvirert reise.
På helsenorge.no kan du søke digitalt. Søknadsskjema på papir finner du enten på helsenorge.no eller hos din behandler.
Har du spørsmål, trenger du hjelp til utfylling av søknad eller bestilling av reise? Ring pasientreiser på telefon 915 05 515.
Ventetid
Praktisk informasjon
Sykehuset i Gjøvik har eget apotek. Apoteket ligger i 1. etasje. Bruk inngang 5 eller gå via hovedinngangen.
Du får dekket deler av dine utgifter ved behandling hos lege, på poliklinikken eller andre behandlingsinstitusjoner, men du må betale en egenandel.
Frikort for helsetjenester får du når du har betalt over et visst beløp i egenandeler.
Det er ulike egenandeler avhengig av type helsetjeneste. I enkelte tilfeller er pasienten fritatt fra å betale egenandel for den polikliniske helsehjelpen.
Noen får allergiske reaksjoner av enkelte blomster. Det er derfor ikke tillatt med blomster på sykehuset.
Vær oppmerksom på at en del også reagerer allergisk på parfyme. Vi ber om at det tas hensyn til dette.
Det er tillatt å ta bilder og filme på Sykehuset Innlandets områder, men vær oppmerksom på at pasienter, pårørende og helsepersonell ikke skal fotograferes eller filmes uten samtykke.
Det ikke tillatt å ta med seg dyr inn i sykehuset av hensyn til smittevern og allergi. Forbudet gjelder ikke servicehunder. Dersom du har behov for å ta med deg servicehund, må du på forhånd ta kontakt med avdelingen.
Servering
Som pasient i Sykehuset Innlandet får du servert mat ved avdelingen du er innlagt.
Mer om matservering og menyoversikt
Kantine
Kantine ligger i 4. etasje og er åpen for pasienter og pårørende. Det serveres smørbrød, salater, kaker med mer. Middag serveres fra 11.00.
Mer om kantinetilbudet og åpningstider
Kiosk
Narvesen ligger ved sykehusets hovedinngang i etasje 0.
Åpningstider
- Mandag til fredag: 07.00-20.00
- Lørdag og søndag: 10.00-18.00
Det er tillatt å bruke mobiltelefon i sykehusets lokaler, men vær oppmerksom på at mobiltelefonen skal være slått helt av i lokaler skiltet med "Mobilfri sone".
Ringelyden på mobiltelefonen skal til enhver tid være satt på lydløs. Vi ber alle pasienter og pårørende vise hensyn og unngå unødvendig støy.
Flere av våre sykehus har egne pasientverter som bistår pasienter og pårørende som kommer til sykehuset.
Det er ansatt sykehusprester ved de fleste sykehusene. Der formidler de ansatte kontakt med prest ved behov. Sykehusprestene tilkalles via de ansatte på avdelingen hvor pasienten er innlagt.
For mange mennesker er religiøs tro og praksis en trygghetsfaktor og kilde til livskraft. I Sykehuset Innlandet respekteres alle religioner og livssyn. Prestetjenesten skal være med å legge til rette for religionsutøvelse på sykehuset og kan formidle kontakt med andre tros- og livssynssamfunn.
Sjelesorg
En stor del av sykehusprestens hverdag handler om sjelesorg, hvor samtalen er det viktigste redskap. Innholdet i sjelesorgsamtaler er ofte de eksistensielle og åndelige temaene som er forbundet med å være syk og motta behandling. Eksempel på dette er spørsmål om mening/meningsløshet, ansvar og skyld, døden, tro og livssyn, sorg, skam, ensomhet og håp.
Ritualer
Sykehusprestene kan også sørge for ulike typer religiøse ritualer på sykehuset. Det er ofte etterspurt i forbindelse med tapssituasjoner, for eksempel ved ulykker, brå spedbarnsdød eller dødsfall som følge av kreft.
Ritualene skapes ofte i nært samarbeid med pasienten og pårørende i den aktuelle situasjon. Herunder kommer også de kirkelige ritualer i form av forbønn, nattverd, dåp, skriftemål, båreandakter og annet.
Hjelp oss å hindre smitte. Som pasient eller besøkende på sykehuset må du følge gjeldende smittevernregler.
Det finnes fellesrom med TV. I fellesstuene og på venterom finner du diverse aviser og magasiner til fri disposisjon. Aviser og magasiner kan også kjøpes i kiosken på sykehuset.
Pusterommet er et trenings- og aktivitetssenter som tilbyr tilpasset fysisk aktivitet til kreftpasienter. Det er også en møteplass og sosial arena for pasienter i samme situasjon.
Sykdom og ulykker kan medføre praktiske og personlige problemer, som for den enkelte og pårørende kan være vanskelig å håndtere på egenhånd.
Som en del av Sykehuset Innlandets helhetlige pasientbehandling kan sosionomtjenesten gi hjelp, råd og veiledning til pasienter og pårørende som ønsker det.
Sosionomtjenesten kan bistå pasienter og deres pårørende slik at de bedre mestrer en krevende livssituasjon, som følge av sykdom eller skade.
Sosionomen kan:
- Kartlegge hjelpebehov
- Gi hjelp og veiledning i forhold til økonomi, bosituasjon, arbeid, studier, hjemmesituasjon og andre praktiske ting
- Ta kontakt med hjelpeapparatet utenfor sykehuset, for eksempel Nav
- Informere om rettigheter og hjelpeinstanser/-tiltak
- Tilby hjelp og veiledning angående pasientreiser og andre refusjonsordninger
- Ha støttesamtaler, gi råd og veiledning ved følelsesmessige reaksjoner og vanskelige tanker. Gjelder også pårørende.
- Undervise i sosialfaglige spørsmål overfor helsepersonell, pasienter og pårørende
Det er pleiepersonalet som formidler kontakt med sosionom.
Helsetjenesten har et ansvar for å sikre god kommunikasjon mellom helsepersonell og pasienter med begrensede norskkunnskaper. Ved behov skal det bestilles kvalifisert tolk.
Pasienter og pårørende kan logge på det trådløse nettverket "HSO Gjest".